بازسازی آلت تناسلی مردانه

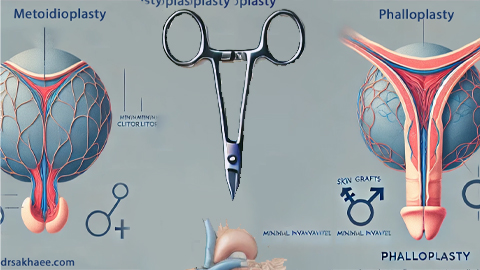
فالوپلاستی یا بازسازی آلت تناسلی مردانه
فالوپلاستی چیست؟ همه چیز درباره بازسازی آلت تناسلی مردانه
فالوپلاستی یا بازسازی آلت تناسلی مردانه یکی از پیچیدهترین و مهمترین جراحیهای بازسازی است که به دلایل مختلف انجام میشود. این جراحی میتواند به افراد کمک کند تا از نظر جسمی و عملکردی به اهداف خود دست یابند. فالوپلاستی به طور خاص برای افراد تراجنسی (Transgender)، افرادی با مشکلات مادرزادی، یا افرادی که در اثر آسیبها یا بیماریهای خاص آلت تناسلی خود را از دست دادهاند، انجام میشود.
کاربردهای فالوپلاستی:
-
تغییر جنسیت از زن به مرد (FTM):
جراحی فالوپلاستی یکی از مراحل کلیدی برای افرادی است که از زن به مرد (FTM) تغییر جنسیت میدهند. این جراحی کمک میکند تا آلت تناسلی مردانهای با ظاهر طبیعی و عملکردی ساخته شود که مطابق با هویت جنسیتی آنها باشد. -
درمان اختلالات مادرزادی:
برخی افراد به دلیل اختلالات مادرزادی مانند هیپوسپادیاس (Hypospadias) یا اکسپوزی مثانه نیاز به جراحی بازسازی دارند تا عملکرد و شکل طبیعی آلت تناسلی بازگردانده شود. -
بازسازی پس از آسیب:
در مواردی مانند تصادفات، جراحات شدید یا ابتلا به بیماریهایی مانند سرطان، ممکن است آلت تناسلی به طور کامل یا جزئی از دست برود. فالوپلاستی میتواند راهحلی برای بازسازی باشد.

مراحل جراحی فالوپلاستی
این جراحی معمولاً شامل چند مرحله است:
1. برداشتن بافت برای ساخت آلت
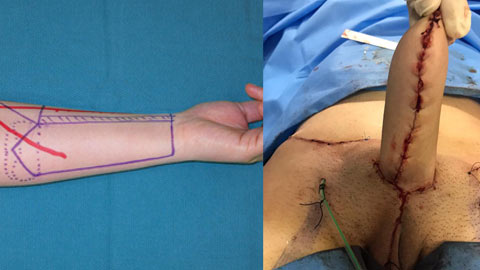
در این مرحله، بافت لازم برای بازسازی از قسمتهایی از بدن مانند ساعد دست، ران یا شکم برداشته میشود. انتخاب محل برداشت بافت به ضخامت پوست، عروق خونی و اولویتهای بیمار بستگی دارد.
ساعد: رایجترین گزینه به دلیل قابلیت حسپذیری و کنترل بهتر شکل آلت.
ران: گزینهای مناسب برای بیمارانی که ناحیه ساعد قابل استفاده نیست.
شکم: در موارد خاص.
بافت برداشتشده باید قابلیت خونرسانی، انعطافپذیری و حسپذیری خوبی داشته باشد.برداشت بافت ممکن است اسکار (جای زخم) قابل مشاهدهای ایجاد کند.
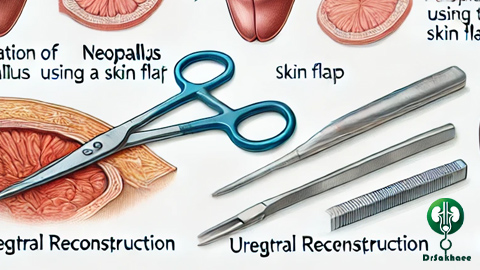
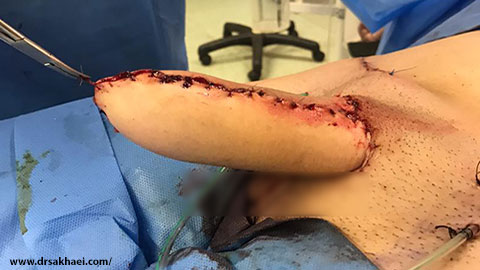
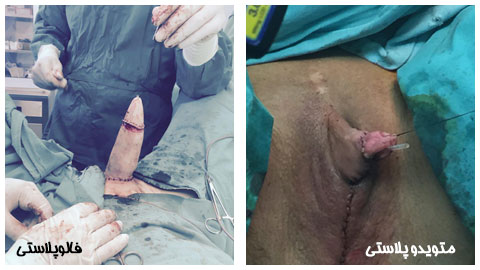
2. ساخت آلت تناسلی
جراح با استفاده از بافت برداشتهشده، آلت تناسلی را بازسازی میکند. هدف اصلی، ایجاد ظاهری طبیعی و نزدیک به آلت مردانه است.بافت برداشتشده بهصورت لولهای شکل داده میشود. پوست به دقت بخیه زده میشود تا ساختار طبیعی ایجاد شود. ممکن است طول و قطر آلت محدود باشد، بهویژه بسته به مقدار بافت موجود.
3. ایجاد عملکرد حسی و جنسی
در این مرحله، تلاش میشود با اتصال عصبها به آلت تناسلی جدید، حس و عملکرد جنسی بهبود یابد. اگرچه بازگشت کامل حس ممکن است دشوار باشد، اما پیشرفتهای پزشکی امکان بازگشت حس جزئی را فراهم کرده است.
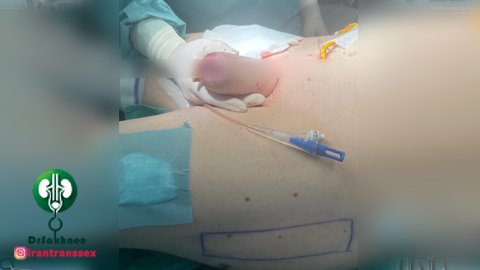
4. ایجاد توانایی ادرار کردن از طریق آلت تناسلی
ایجاد مجرای ادراری (Urethroplasty):
- برای ایجاد امکان ادرار کردن از طریق آلت تناسلی، جراح یک مجرای ادراری جدید میسازد.
- این مرحله پیچیده است و گاهی به جراحیهای بیشتری نیاز دارد. جراح از بخشی از بافت داخلی (مانند مخاط دهان یا پوست ناحیه تناسلی) برای ایجاد یک مجرای جدید استفاده میکند. این مجرا به مثانه متصل میشود تا ادرار به طور طبیعی عبور کند.
5. جراحیهای تکمیلی (اختیاری)
در مراحل بعدی، ممکن است جراحیهایی برای قرار دادن پروتز آلت تناسلی انجام شود. این پروتزها به بیمار امکان نعوظ میدهند و به بهبود عملکرد جنسی کمک میکنند.در صورت درخواست، بعد از بهبودی کامل، پروتزهای مخصوصی برای ایجاد نعوظ کاشته میشود. پس از بهبود کامل (معمولاً 1-2 سال بعد)، پروتز مخصوصی (سیلیکونی یا مکانیکی) داخل آلت قرار داده میشود.
پروتزها دو نوع هستند:
قابل باد شدن: با استفاده از یک پمپ دستی نعوظ ایجاد میشود.
نیمهسخت: حالتی نیمهصلب دارد که امکان کنترل دستی را فراهم میکند.
مزایا و معایب جراحی فالوپلاستی
مزایا:
- ایجاد تطابق جسمانی با هویت جنسیتی برای افراد تراجنسی.
- بازگرداندن توانایی ادرار طبیعی یا ایستاده.
- بهبود اعتماد به نفس و افزایش کیفیت زندگی.
- بازسازی عملکرد جنسی و حسی.
معایب و چالشها:
- هزینه بالا: این جراحی جزو گرانترین جراحیهای تغییر جنسیت محسوب میشود.
- عوارض احتمالی: مانند عفونت، نکروز بافت یا انسداد میزراه.
- مدت زمان بهبودی طولانی: دوره ریکاوری ممکن است چندین ماه طول بکشد.
- نیاز به جراحیهای تکمیلی: در بسیاری از موارد، فالوپلاستی در چند مرحله انجام میشود.
-
مراقبتهای پس از جراحی فالوپلاستی
پس از جراحی، بیمار باید نکات زیر را رعایت کند:
- مصرف دقیق داروهای تجویزشده توسط پزشک.
- استراحت کافی و پرهیز از فعالیتهای سنگین.
- مراجعه منظم به پزشک برای بررسی وضعیت بهبودی.
- مراقبت از ناحیه جراحی شده برای جلوگیری از عفونت.
نکات مهم:
- زمان و پیچیدگی: این جراحی چندین ساعت طول میکشد و معمولاً در چند مرحله انجام میشود.
- دوره نقاهت: بهبود کامل ممکن است چندین ماه طول بکشد و شامل فیزیوتراپی یا درمانهای حمایتی باشد.
- عوارض احتمالی: عفونت، ایجاد اسکار، کاهش حسپذیری یا مشکلات در عملکرد مجرای ادراری.